Le Spinraza® dans la SMA
Disponible en France depuis juin 2017, le nusinersen commercialisé sous le nom de Spinraza® a été le premier médicament disponible pour traiter la cause de l’amyotrophie spinale proximale liée au gène SMN1. Depuis, le Zolgensma® puis l’Evrysdi® ont suivi.
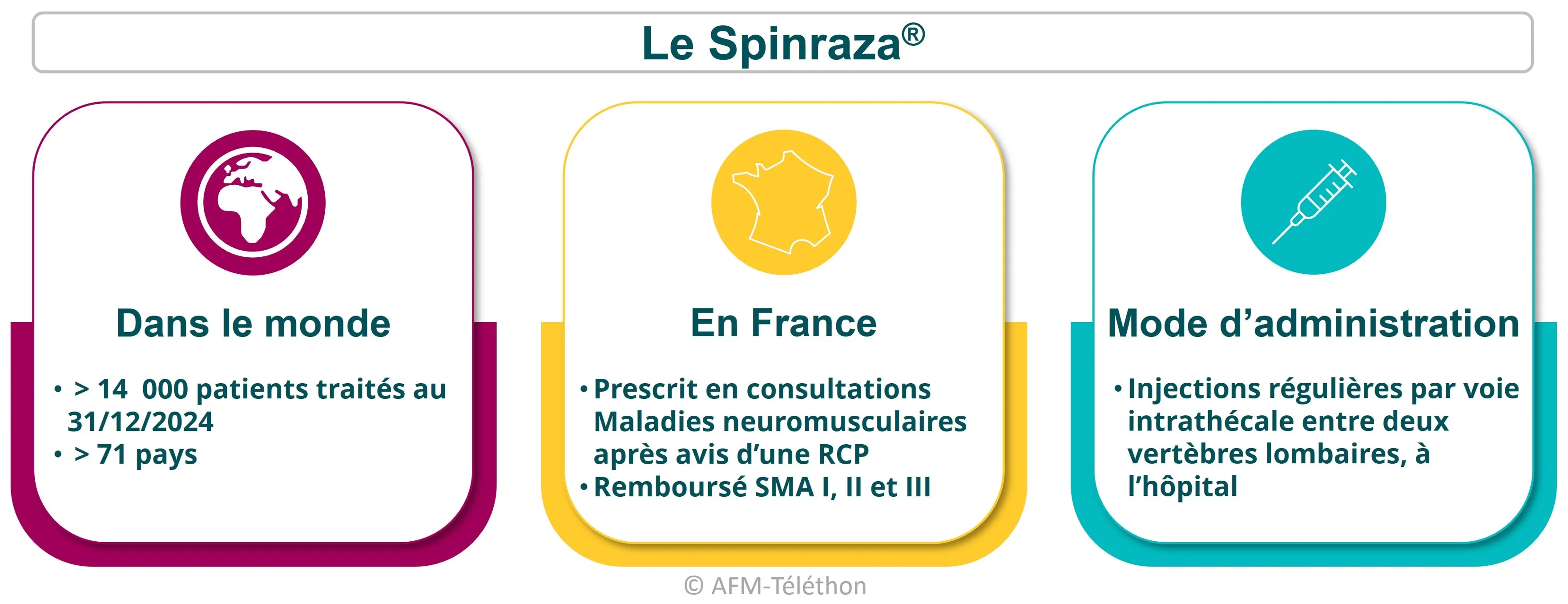
Commercialisé par le laboratoire Biogen, le Spinraza® (nusinersen) est un traitement dit « de fond » de la SMA car il cible, non pas ses conséquences, mais sa cause : l’absence de protéine SMN. Pour autant, il ne permet pas d’en guérir. Les motoneurones déjà lésés ne peuvent pas se régénérer. Sous Spinraza®, il est donc primordial de poursuivre la prise en charge dite « symptomatique » qui soigne les conséquences de la maladie grâce à différents moyens : kinésithérapie orthopédique et respiratoire, assistance ventilatoire...

Le Spinraza® est-il efficace ?
Les bénéfices d’un traitement par Spinraza® (nusinersen) sont variables selon les personnes. Ils dépendent du type de SMA, de l’âge et de l’état de santé (motricité, fonction respiratoire...). Les meilleurs résultats sont obtenus lorsque le traitement est instauré tôt, dès le diagnostic de la maladie fait.
| 4 types de SMA • Les symptômes du type I apparaissent avant l'âge de 6 mois, parfois même dès la naissance. L’enfant n’a pas pu se tenir assis seul. • Le type II débute après l'âge de 6 mois. L’enfant a été capable de se tenir assis seul mais pas de marcher. • Dans le type III, les troubles commencent après l'âge de 18 mois et évoluent de façon lente, sur de nombreuses années. • Pour le type IV, les manifestations débutent à l'âge adulte par des difficultés à la marche et évoluent en général très lentement. |
Les résultats des différents essais et études cliniques menés à ce jour avec le Spinraza® montrent une tendance à l’amélioration par rapport à l’évolution de la maladie sans traitement de fond, avec :
- chez l’enfant une réduction du risque de décès, souvent une stabilisation voire une amélioration de la fonction motrice et des effets bénéfiques sur le développement moteur, mais peut-être une moindre efficacité à long terme sur la fonction respiratoire,
- chez l’adulte atteint de SMA de type III ou IV, des résultats en faveur de l’efficacité du Spinraza®, avec des améliorations fonctionnelles au niveau des mains notamment.
À l’heure actuelle, il n’est pas possible de prévoir avec certitude avant le traitement par Spinraza® quelle sera son efficacité à court terme mais aussi à long terme. C’est un médicament relativement récent dont l’efficacité et la tolérance continuent d’être évaluées via différents essais cliniques.
Qui peut bénéficier du Spinraza ?
Ce médicament innovant est accessible en France aux personnes atteintes d’une SMA de type I, II ou III.
La décision de débuter un traitement de fond pour la SMA, que ce soit par Spinraza®, par Zolgensma® ou par Evrysdi®, est prise lors de réunions de concertation pluridisciplinaire (RCP) qui rassemblent des médecins experts exerçant au sein de Centres de référence ou de compétences des maladies neuromusculaires. Ils s’appuient sur différents critères : retentissement de la SMA, bénéfices espérés, volonté de la personne malade et/ou de ses parents d’entreprendre ou non un tel traitement...
En cas de difficultés pour accéder au Spinraza® ou des questions relatives à ses indications, il faut prendre un rendez-vous dans un Centre de référence des maladies rares neuromusculaires car ce sont les seules habilités à prescrire cette thérapie innovante. Vous pouvez également contacter le Service régional de l’AFM-Téléthon de votre région.
Comment se prend le Spinraza® ?
Le médicament s’administre à l’hôpital, en injections dans le liquide céphalorachidien (voie intrathécale) au niveau du bas du dos, comme pour une ponction lombaire.
| Pourquoi pas dans une veine ou par la bouche ? Les oligonucléotides antisens comme le Spinraza® ne peuvent pas franchir la barrière dite « hémato-encéphalique », entre la circulation sanguine et le système nerveux central. Assimilable à un filtre, elle empêche le passage de certains produits vers le cerveau, la moelle épinière et le liquide céphalorachidien. Les médecins injectent donc le Spinraza® directement dans le liquide céphalo-rachidien afin qu’il atteigne sa cible : les motoneurones de la moelle épinière. |
En pratique
- l’injection intrathécale est réalisée par un médecin ;
- elle permet d’administrer le Spinraza® dans le liquide céphalorachidien, qui entoure la moelle épinière, au niveau du conduit osseux formé par les vertèbres (canal rachidien) ;
- l’aiguille, identique à celle utilisée pour une ponction lombaire, est le plus souvent insérée entre la 3e et la 4e vertèbre lombaire, ou entre les 4e et 5e vertèbres lombaires, pour éviter toute piqûre intempestive de la moelle épinière laquelle se termine au niveau des deux premières vertèbres lombaires.
| Avec une arthrodèse aussi Dans la SMA, une opération chirurgicale (l’arthrodèse) peut s’avérer nécessaire pour stabiliser la colonne vertébrale en cas de scoliose. Elle peut compliquer les injections de Spinraza®, mais ne les contre-indique pas. Dans cette situation :
|
Des injections régulières
Le traitement par Spinraza® comporte quatre injections initiales réalisées en deux mois, puis une injection tous les quatre mois. À l’heure actuelle, on ne sait pas encore s’il s’agit d’un traitement à vie ou non puisqu’il n’existe pas de données sur l’efficacité à très long terme de ce médicament. La poursuite du traitement est discutée, au cas par cas, par les médecins en charge du suivi avec la personne malade et/ou ses parents, en fonction de l’évolution des symptômes. Comme l’initiation du traitement, son arrêt doit être décidé en réunion de concertation pluridisciplinaire (RCP).
Quels sont les effets indésirables possibles ?
À jour, les effets secondaires éventuels du Spinraza® sont :
- liés à son mode d’administration (voie intrathécale) : douleurs du dos, nausées, vomissements ou maux de tête transitoires…
- liés à sa nature (oligonucléotide antisens) : baisse des plaquettes sanguines, anomalie de la coagulation (saignement), atteinte des reins…
De très rares cas d’hydrocéphalie ont été observés dans le cadre de la surveillance réalisée après l’obtention de l’autorisation de mise sur le marché du Spinraza®. L’hydrocéphalie est un excès de liquide céphalo-rachidien (LCR) dans le cerveau, qui peut entrainer des vomissements, des maux de tête persistants, une altération de la conscience (léthargie) et, pour les enfants, une augmentation du périmètre crânien. Selon une étude de grande ampleur, cet évènement pourrait ne pas être lié au traitement mais à la SMA elle-même.
Peut-on associer deux traitements de fond de la SMA ?
Les trois thérapies innovantes actuellement disponibles pour traiter la SMA, Spinraza®, Zolgensma® et Evrysdi®, ont des mécanismes d’action différents mais visent un même objectif : augmenter la production de protéine SMN. Les associer pourrait améliorer leurs résultats individuels, mais à ce jour aucune étude ne permet de valider formellement cette hypothèse.
Des études menées chez la souris et dans l’espèce humaine commencent à apporter des résultats en faveur de l’efficacité d’une double thérapie. Un essai clinique nommé RESPOND, en cours dans cinq pays (mais pas en France), évalue également les effets du Spinraza® chez 60 nourrissons atteints de SMA et déjà traités par Zolgensma® avec des effets insuffisants.

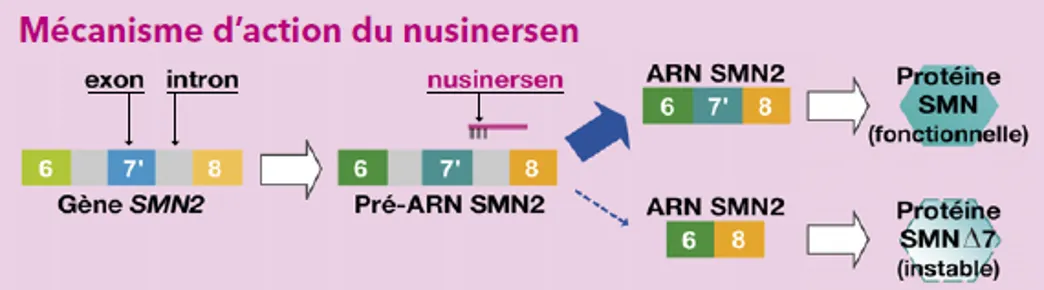
Comment agit le Spinraza® ?
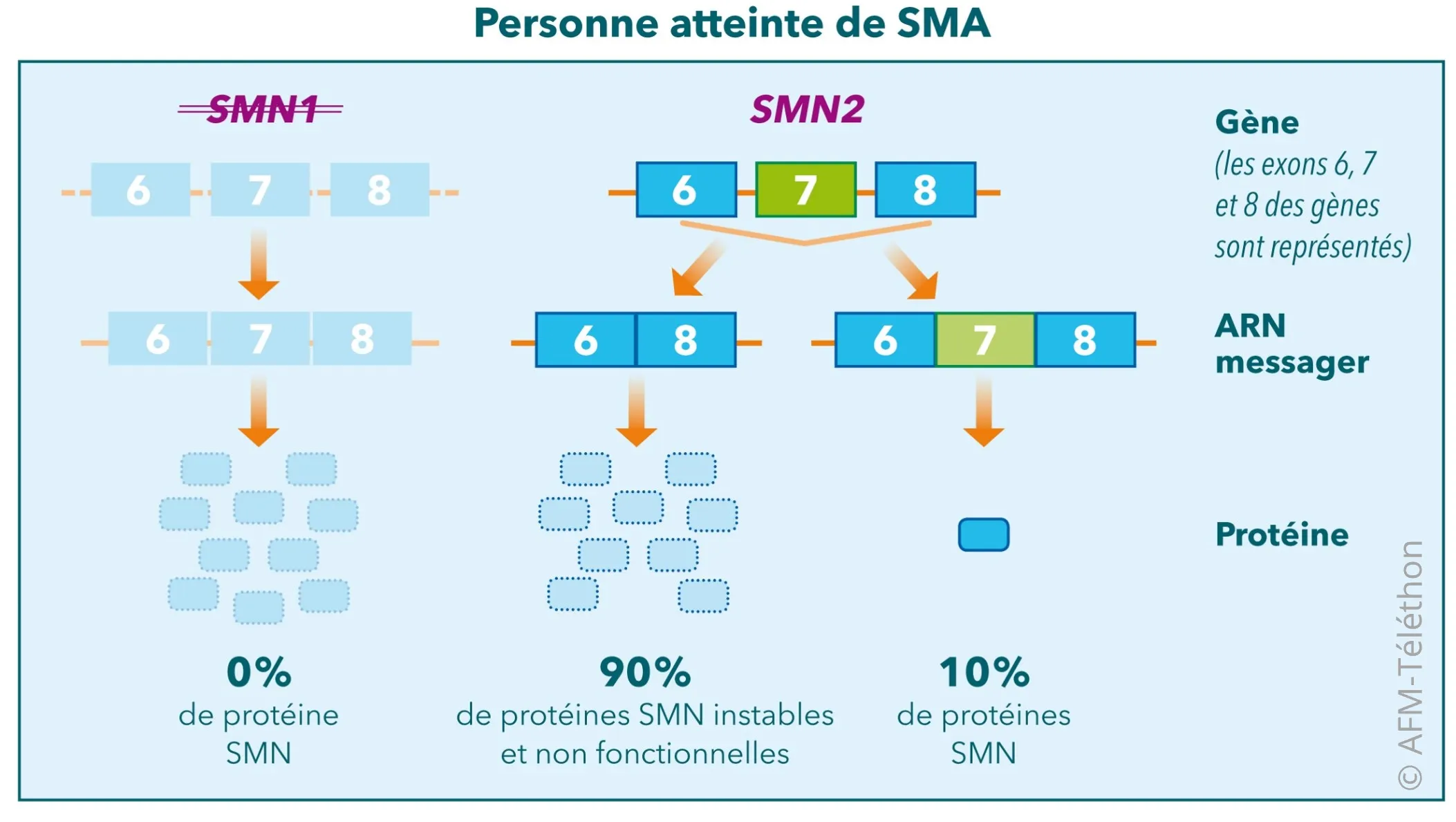
L’amyotrophie spinale proximale liée à SMN1 ou SMA ou encore amyotrophie spinale 5q est due à l’absence de protéine SMN (pour survival motor neuron). Cette protéine est essentielle à la survie des motoneurones.
Dans la SMA, le gène SMN1 qui code la protéine SMN et permet sa production est absent ou porteur d’une anomalie. Cette protéine peut également être produite à partir du gène SMN2, dont toute personne atteinte de la maladie possède au moins une copie.
Le nusinersen (Spinraza®) tire parti de cette voie alternative de production. Il s’agit d’un oligonucléotide anti-sens conçu pour augmenter la production de protéine SMN à partir du gène SMN2.