Myopathie facio-scapulo-humérale
La myopathie facio-scapulo-humérale (FSHD ou FSH) est une maladie musculaire d’origine génétique. Les mécanismes en cause sont particulièrement complexes et n’ont pas encore tous été élucidés. Plusieurs pistes thérapeutiques sont à l’étude. En l’absence d’un traitement pour guérir la FSHD, la prise en charge améliore les symptômes de la maladie.
Qu’est-ce que la FSHD ?
La dystrophie musculaire facio-scapulo-humérale (FSHD ou FSH) est une maladie des muscles : une myopathie. C’est une maladie rare qui atteint les femmes comme les hommes.
Elle se manifeste par une diminution de volume des muscles (amyotrophie) et une faiblesse musculaire qui touchent préférentiellement les muscles du visage (facio), de l’épaule (scapulo) et du bras (humérale) (gêne pour lever les bras, se coiffer ou attraper des objets en hauteur, gonfler les joues, sourire...) mais aussi parfois les muscles des jambes (pieds qui tombent, difficultés pour monter des escaliers, marcher ou se redresser...). En général, les deux côtés du corps ne sont pas atteints de la même façon, on parle d'asymétrie.
Les premiers symptômes apparaissent le plus souvent à l'adolescence ou à l'âge adulte. L’importance de l'atteinte musculaire est extrêmement variable d’une personne à l’autre, y compris au sein d’une même famille.
Elle touche 5 à 12 personnes sur 100 000, ce qui correspond environ à 3 000 personnes atteintes en France.
Les différentes appellations de la FSHD
La dystrophie musculaire facio-scapulo-humérale est aussi appelée myopathie facio-scapulo-humérale, maladie de Landouzy-Dejerine, facio-scapulo-humeral muscular dystrophy en anglais. En abrégé, on peut retrouver les sigles FSHD ou FSH, mais FSH étant aussi le sigle de l'hormone folliculo-stimulante, l'emploi de FSHD est de plus en plus utilisé.
À quoi est due la FSHD ?
Elle est due dans une région du chromosome 4 à une modification de l'organisation de la chromatine : celle-ci est moins compacte (les scientifiques parlent de relaxation de la chromatine) et est associée à une diminution de la méthylation (hypométhylation) de l’ADN.
Cette région chromosomique est constituée de nombreuses répétitions de D4Z4 : entre 11 à 100 répétitions chez les personnes indemnes de la maladie.
On distingue deux types de FSHD :
- La FSHD de type 1 (FSHD1) est due à une diminution du nombre de répétitions D4Z4 (compris entre 1 et 10) sur le chromosome 4 en plus de la relaxation de la chromatine et de la diminution de la méthylation (hypométhylation) de l’ADN.
- Les personnes atteintes de FSHD de type 2 (FSHD2) n’ont pas de diminution du nombre de répétitions D4Z4 sur le chromosome 4 mais présentent, elles aussi, une relaxation de la chromatine et une hypométhylation de l’ADN dans cette région du chromosome 4. Celle-ci est associée chez 85% des personnes atteintes de FSHD2 à des anomalies dans le gène SMCHD1 (chromosome 18) et pour les autres, à des anomalies dans les gènes DNMT3B (chromosome 20) ou LRIF1 (chromosome 1).
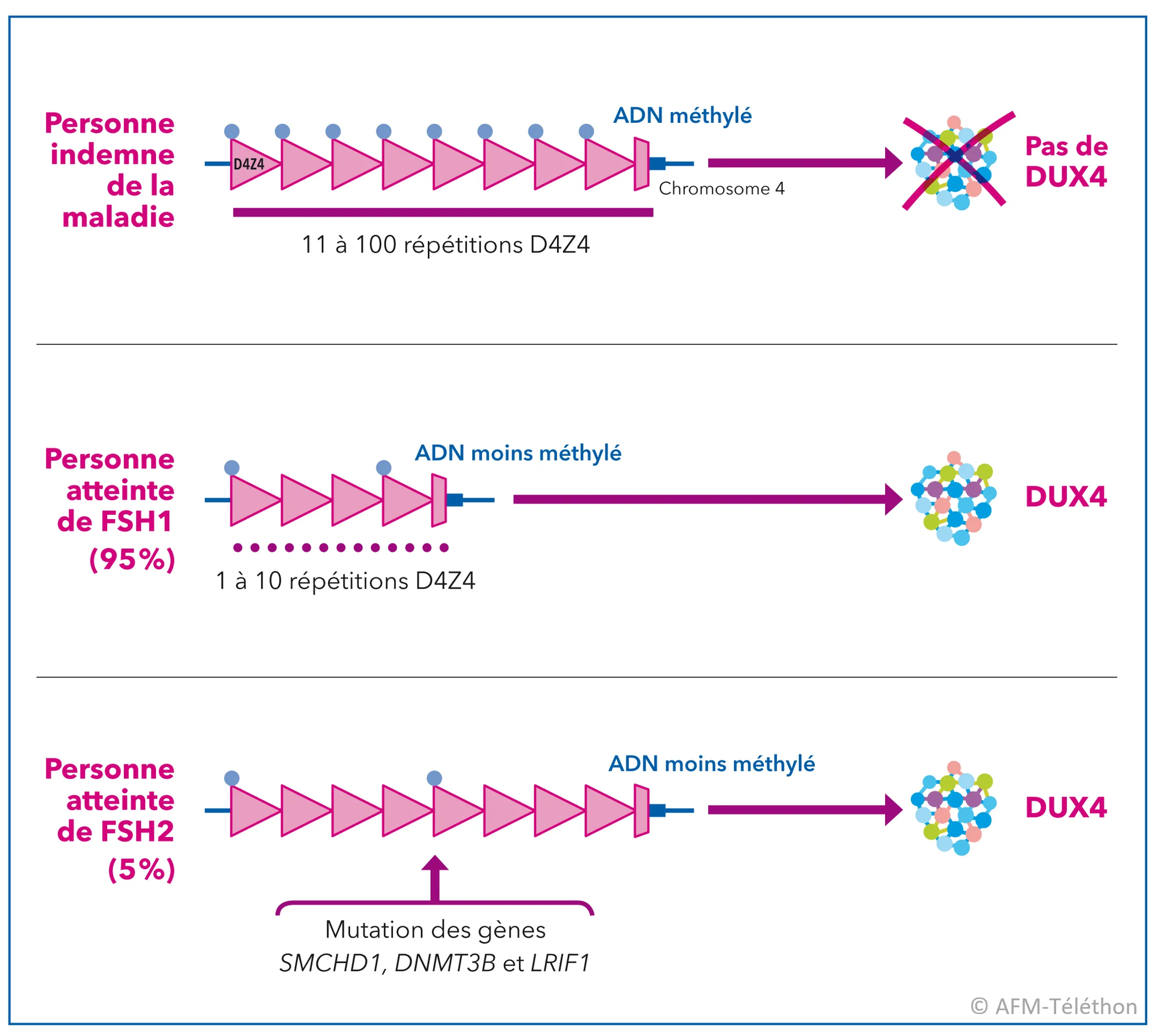
Dans la FSHD1 et la FSHD2, la protéine DUX4 est produite de façon aberrante dans les muscles des personnes atteinte de la maladie. Elle entraine une série de réactions dans les cellules musculaires à l’origine des manifestations de la FSHD.
Les deux formes de dystrophie musculaire facio-scapulo-humérale, FSHD1 et FSHD2, se manifestent de façon très similaire malgré les différences au niveau de leur cause génétique.
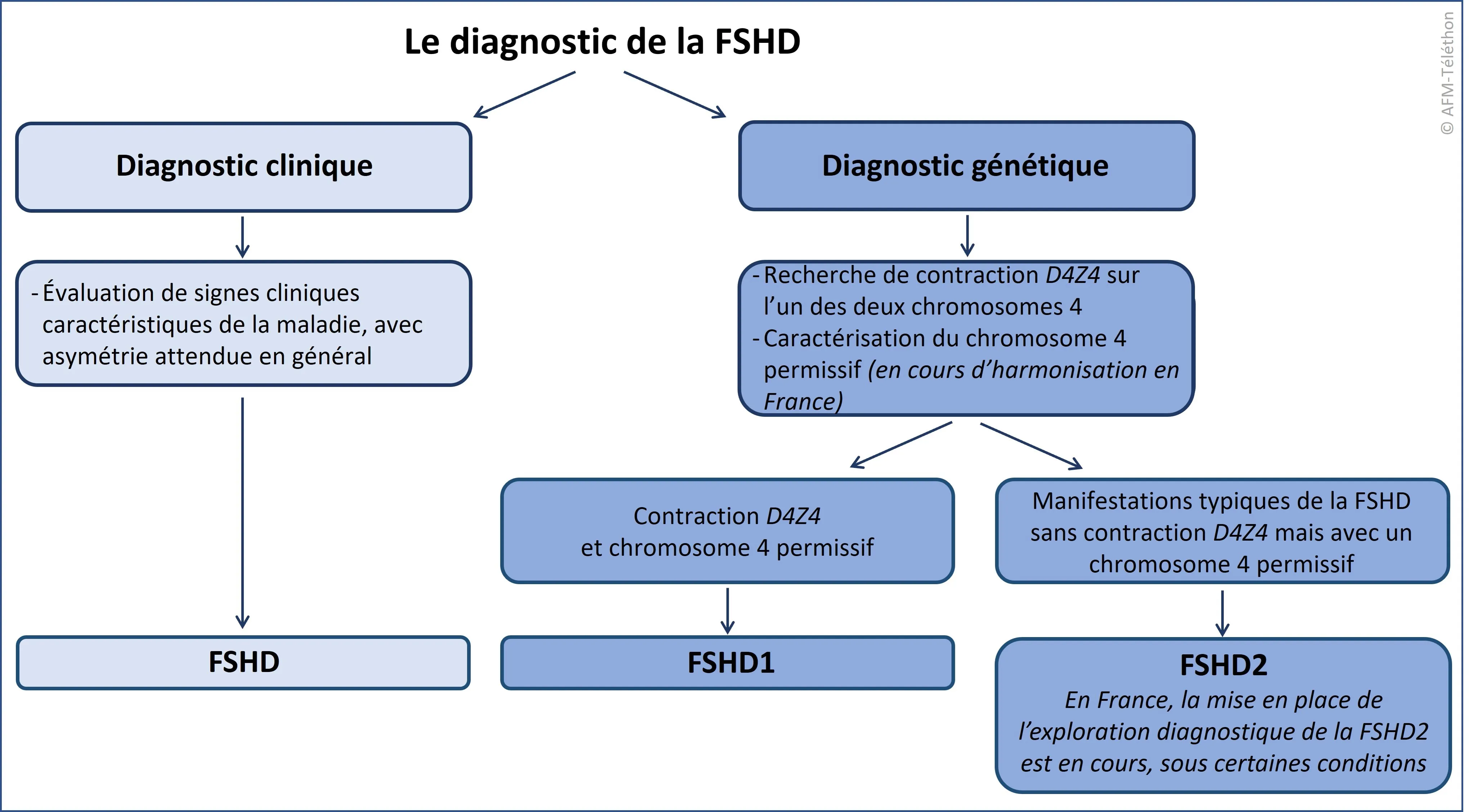
Comment se déroule le diagnostic génétique en France ?
En France, jusqu’à peu, le diagnostic de la maladie était réalisé en France dans deux laboratoires de la filière Filnemus, à Paris et à Marseille. Un nouveau laboratoire de génétique propose à présent de réaliser également le diagnostic de la maladie, à Saint-Etienne.
Que peut-on faire ?
L'évolution de dystrophie musculaire facio-scapulo-humérale (FSHD) est lente dans la plupart des cas et le traitement est, pour l’instant, symptomatique. La prise en charge permet d’améliorer le confort de vie des personnes atteintes de FSHD et d’empêcher les complications, en particulier au niveau des muscles et des articulations.
- Le diagnostic et la prise en charge d'une myopathie facio-scapulo-humérale se conçoivent au mieux dans le cadre de consultations pluridisciplinaires spécialisées dans les maladies neuromusculaires.
- La prise en charge orthopédique (kinésithérapie, appareillage) entretient la souplesse et l'amplitude des mouvements ; elle limite la progression d'une déformation de la colonne vertébrale (cambrure excessive). Le port d'un appareil releveur de pied peut faciliter la marche.
- Des aides techniques (téléphone main libre, canne, support de bras, pince à long manche...) aident à réaliser les gestes de la vie quotidienne plus compliqués ou pénibles en raison de la gêne musculaire.
- Une activité physique modérée contribue à se sentir mieux en diminuant, au moins en partie, l’état de fatigue générale.
- La carte d’urgence Dystrophie facio-scapulo-humérale, mise en place par la filière FILNEMUS en 2019, présente les recommandations importantes pour la sécurité et la prise en charge médicale d’urgence des personnes atteintes de myopathie FSHD.
- Le conseil génétique permet d'informer et d'accompagner une personne, ou une famille, confrontée au risque de développer ou de transmettre cette maladie.
Des informations pour votre médecin traitant
La Haute Autorité de Santé (HAS) a publié un protocole national de diagnostic et de soins sur la dystrophie musculaire facio-scapulo-humérale ainsi qu'une synthèse, plus courte, destinée aux médecins traitants.
Où en est la recherche dans la FSHD ?
La recherche dans la dystrophie musculaire facio-scapulo-humérale (FSHD) est très active à la fois pour mieux comprendre les mécanismes génétiques en cause dans la maladie et pour explorer des pistes thérapeutiques.
Télécharger les avancées dans la fshd
Des essais et études cliniques en cours en France dans la FSHD
Plusieurs essais ou études cliniques sont en cours pour évaluer les effets de candidats-médicaments, mieux comprendre l’histoire naturelle de la maladie, étudier des outils d’évaluation de sa progression...
Pour en savoir plus sur les essais ou études cliniques dans la FSHD en France
Une enquête sur les attentes des patients vis-à-vis de futurs essais cliniques dans la FSHD a été conduite par FSHD Europe, organisation dont l’AFM-Téléthon est membre.

Un observatoire national
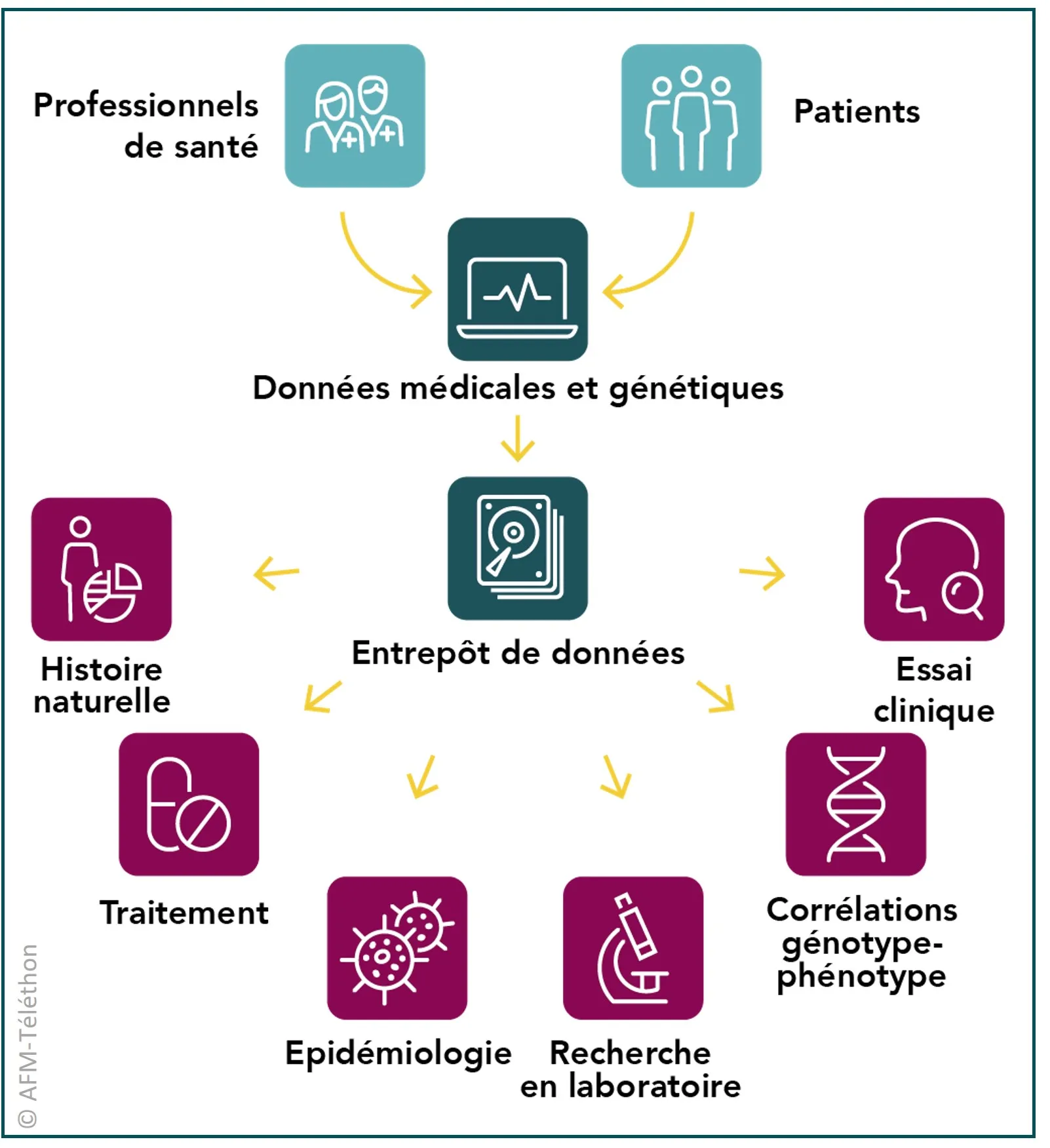
L'Observatoire national français des patients atteints de dystrophie musculaire facio-scapulo-humérale (Observatoire DMFSH) est un entrepôt de données, soutenu financièrement par l'AFM-Téléthon, dont l'objectif est de rassembler des informations génétiques et cliniques d'un maximum de personnes atteintes de FSHD. Il permet d’améliorer les connaissances sur la maladie, d’accélérer la mise au point de médicaments et d’identifier plus rapidement les personnes susceptibles de participer à une étude ou un essai clinique. Cet Observatoire a récemment été ouvert aux enfants de plus de six ans.
Au 31 mars 2025, les données de 1 315 patients étaient incluses, en très grande majorité des personnes atteintes de FSHD de type 1 (FSHD1).
Comment la recherche est-elle organisée ?
La recherche dans la myopathie facio-scapulo-humérale (FSHD) implique un grand nombre d’équipes au niveau mondial. Les grands congrès internationaux consacrés aux maladies neuromusculaires permettent aux chercheurs impliqués d'échanger sur l'avancement de leurs projets de recherche et de mettre en place des collaborations.
- La dernière édition du congrès annuel de la FSHD Society s’est déroulée les 12 et 13 juin 2025 à Amsterdam (Pays-Bas). A cette occasion, différents présentations ont porté sur la recherche dans la FSHD, l’épigénétique, la clinique...
Il a été suivi par la première réunion FSHD Connect Europe qui a eu lieu du 13 au 15 juin, à Amsterdam. Sur l'initiative de FSHD Europe, en collaboration avec la FSHD Society, il a réuni pour la première fois en Europe des personnes atteintes de FSHD et leur famille, des cliniciens et des chercheurs en lien avec la FSHD, afin de les connecter de leur permettre de partager leurs expériences.
- Suite à la création d'un réseau européen d'essais cliniques sur la FSHD, des premiers ateliers de travail ont réuni des cliniciens pour identifier les freins à lever pour faciliter la mise en place de futurs essais cliniques.
- Les dernières avancées dans la FSHD font également régulièrement l’objet de sessions lors de conférences internationales dans le domaine des maladies neuromusculaires comme le congrès annuel de la World Muscle Society ou le colloque Myology organisé tous les 4 ans par l’AFM-Téléthon.
Le groupe d’intérêt AFM-Téléthon FSHD
Il rassemble des malades atteints de FSHD, experts de cette maladie. En plus du partage d’expériences, il apporte une information médicale et scientifique régulière sur son blog ou lors de journées d’information, en lien avec des médecins et chercheurs impliqués dans la FSHD.
https://fsh.afm-telethon.fr/




Comment évolue la FSHD ?
Le plus souvent, les symptômes apparaissent tardivement et évoluent lentement.
Classiquement, l’atteinte des muscles du visage est peu ou pas évolutive. En revanche, l’atteinte des muscles des membres (jambes, bras et avant-bras) et des racines des membres (épaules et bassin) l’est, à des degrés variables d’une personne à l’autre.
Les troubles de la marche sont peu fréquents et peuvent amener la personne à utiliser une aide pour pouvoir continuer à se déplacer seule : canne, scooter électrique, fauteuil roulant manuel ou électrique…
Après l’âge de 50 ans, 15 à 20 % des patients auront besoin d’un fauteuil roulant.
En dehors de la forme la plus fréquente, dite "classique", qui débute vers l'âge de 20 ans, il existe aussi des formes tardives (débutant après 50 ans) avec peu, voire pas de symptômes (ou asymptomatique). A l'inverse, les formes à début précoce, qui débutent dans l'enfance, sont plus sévères et évoluent rapidement.