Prendre soin de ses muscles et articulations
Notre vie quotidienne est orchestrée par toutes sortes de mouvements qui dépendent de l'action de nos 640 muscles squelettiques qui mobilisent les os sur lesquels ils sont attachés et les articulations qui les relient. Dans les maladies neuromusculaires, les muscles s’affaiblissent, se rétractent, entrainant des déformations articulaires et rendant les mouvements plus difficiles. Kinésithérapie, appareillage orthopédique ou encore chirurgie sont autant de moyens de préserver le capital musculaire et articulaire pour maintenir une qualité de vie optimale.
Une atteinte orthopédique qui dépend des maladies
Les muscles, le moteur de nos mouvements
L’orthopédie est une spécialité médicale qui traite des maladies et des traumatismes des os, des articulations et des muscles et tendons qui y sont rattachés. Dans les maladies neuromusculaires, l’atteinte orthopédique est en général la première à se manifester, le plus souvent par une diminution de la force musculaire, des difficultés à marcher, se relever... Deux types d’atteintes sont à l’origine de cet affaiblissement :
- Dans les dystrophies musculaires progressives (Dystrophie musculaire de Duchenne, myopathies des ceintures, myopathie facio-scapulo-humérale..) : l’altération touche les cellules musculaires qui constituent les muscles. Le tissu musculaire est remplacé par un tissu graisseux et fibreux, qui ne produit pas de force.
- Dans les neuropathies (Maladie de Charcot-Marie-Tooth, amyotrophies spinales distales...) ou les maladies de la jonction neuromusculaire (myasthénie auto-immune), c’est la production ou la transmission du signal nerveux qui stimule le muscle qui est défaillante ce qui entraîne un dysfonctionnement des muscles innervés. Ceux-ci ne vont pas recevoir l’ordre de se contracter, s'affaiblir et s’atrophier.
La faiblesse musculaire entraine des rétractions des muscles et des tendons. C'est mécanique ! En effet, chaque muscle s'affaiblit différemment, ce qui entraine des déséquilibres de force entre les muscles opposés d'une même articulation. Les plus forts vont se contracter beaucoup plus, et finir par se raccourcir ainsi que leurs tendons. Ils mobilisent ainsi les articulations "toujours" de la même façon, risquant de les fixer dans les mêmes positions, ce qui provoque des déformations articulaires. Enfin, moins mobilisée par les muscles, la mécanique muscle/articulation se grippe et sa souplesse diminue beaucoup.
Bref, c'est un cercle vicieux, moins on bouge en général ou à cause de la faiblesse musculaire, et plus le fait de bouger devient difficile.
Quand faire un bilan ?
Dans les maladies neuromusculaires, le suivi de l’état orthopédique et musculaire commence dès l’annonce du diagnostic. Ensuite, des bilans réguliers sont proposés une à deux fois par an. Un suivi orthopédique précoce et régulier permet d'évaluer l'atteinte orthopédique et de mettre en place rapidement la rééducation qui s'impose.
Un bilan peut aussi être proposé en cas de douleurs inhabituelles, qui augmentent ou qui deviennent récurrentes, ou en prévision d'interventions chirurgicales comme l'arthrodèse vertébrale.
Les objectifs des soins orthopédiques
La prise en charge orthopédique vise à contrer les effets de la faiblesse des muscles sur l'appareil locomoteur. Elle fait appel à différentes techniques complémentaires. Leur utilisation et la fréquence des séances sont adaptées au cours du temps au cas par cas en fonction des conséquences et de l'évolution de la maladie.
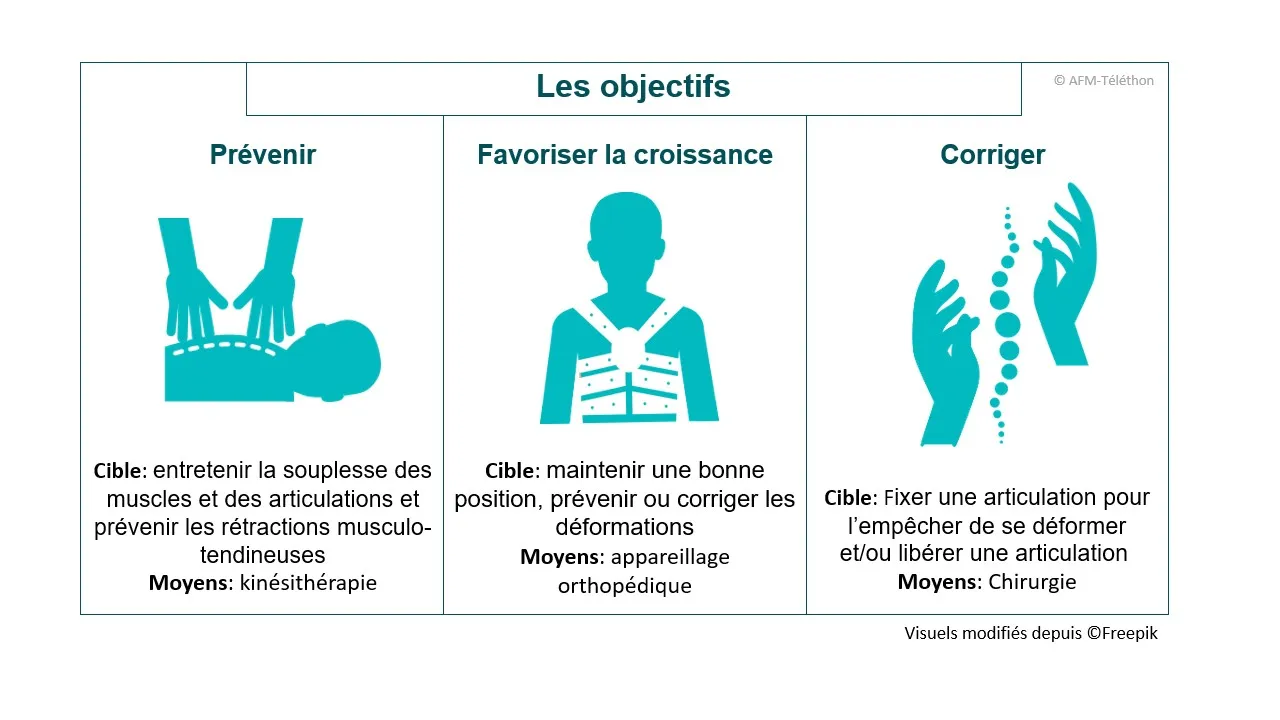
Muscles et articulations : rester souple
Les séances de kinésithérapie aident à entretenir la souplesse des muscles et des articulations et à prévenir les rétractions des muscles et des tendons. Différentes techniques sont utilisées.
- Les massages préparent la séance de kinésithérapie, comme un échauffement musculaire. Ils ont un effet décontracturant, soulagent les douleurs et améliorent la circulation sanguine des muscles.
- La balnéothérapie chaude consiste en une immersion dans l’eau chaude en piscine. Elle peut être utilisée pour ses effets décontracturants, assouplissants et favorisant la circulation sanguine. L’effet d’apesanteur facilite la station debout, la marche…
- Les mobilisations passives consistent en des mouvements d’étirements et de maintien en postures appliqués par le kinésithérapeute pour mobiliser les muscles, les os et les articulations.
- Les mobilisations actives sont des mouvements que le kinésithérapeute demande à la personne d’effectuer elle-même, afin de faire bouger les muscles et articulations impliquées.
À chacun son rythme
- Une séance de kinésithérapie comprend au moins 30 minutes de travail effectif (pour obtenir un bénéfice) y compris le temps de préparation et d’installation.
- Le rythme des séances dépend de l’évolution de la maladie, du mode de vie… : au moins deux à trois séances par semaine, tous les jours (ponctuellement) après une intervention chirurgicale.
Les séances de kinésithérapie (durée, rythme, contenu) sont prescrites par le médecin et remboursées par l’assurance maladie. Leur renouvellement peut être effectué par le médecin traitant ou lors des bilans à la consultation neuromusculaire (par le neurologue, neuropédiatre, orthopédiste ou médecin de MPR).
La kiné sans se lasser
- La prise en charge kiné demande d’être persévérant. Il peut arriver de vouloir lâcher prise en cours de route.
- Faire le point régulièrement avec votre kiné ou votre médecin, en particulier lorsque l’on est déçu des résultats : c’est un sentiment normal. En parler peut aider à passer le cap ou apporter des modifications dans la prise en charge.
- Recourir à deux kinés à tour de rôle est possible pour redonner du dynamisme et de l’envie et tester de nouveaux équipements.
- Penser à l’activité physique adaptée (APA) hors cadre de soin, qui est un bon moyen pour entretenir le corps d’une autre façon.
Des orthèses… pour quoi faire ?
L’appareillage orthopédique est constitué principalement d’orthèses ou d’attelles. Leur rôle est préventif et complète celui de la kinésithérapie avec les mêmes objectifs : maintenir une bonne position, prévenir ou corriger les déformations des membres et de la colonne vertébrale, préserver, faciliter ou suppléer une fonction telle que la marche et procurer un meilleur confort.
Le saviez-vous ? Les orthèses guident aussi la croissance, en particulier celle de la colonne vertébrale (grâce au corset). Le maintien du pied et de la cheville dans une position dite "fonctionnelle" par une attelle ou une orthèse peut aussi faciliter un geste devenu plus difficile.
Les orthèses sont portées de jour et/ou de nuit selon la déformation, l’âge et la maladie. Elles nécessitent la coopération de l’enfant ainsi que l’adhésion des parents à l'intérêt d'utiliser les orthèses pour préserver les mouvements de leur enfant. Les orthèses représentent une contrainte quotidienne alors que leurs bénéfices ne sont pas immédiatement perçus ; elles rappellent la maladie et mettent l’enfant ou l'adulte dans une posture plus rigide. En cas de difficultés à gérer ce versant de la prise en charge, l'équipe médicale peut être sollicitée pour aider à alléger la situation.
Un appareillage orthopédique adapté à chaque patient atteint de maladie neuromusculaire
Corriger les déformations
Une chirurgie orthopédique peut être envisagée lorsque les déformations ne peuvent plus être maitrisées par les autres techniques de prise en charge orthopédique. Elle permet soit de fixer une articulation pour l’empêcher de se déformer davantage, soit de libérer une articulation en sectionnant un tendon trop rétracté d’un muscle.
L’intervention chirurgicale concerne les membres inférieurs et la colonne vertébrale, plus rarement les membres supérieurs. Elle est davantage pratiquée en prévention chez l’enfant et l’adolescent.
Une intervention chirurgicale orthopédique nécessite un bon état respiratoire, cardiaque, nutritionnel pour bien récupérer ensuite. Une prise en charge étroite est donc nécessaire avant, pendant et après, ainsi qu’une réadaptation des gestes et un ajustement des aides techniques utilisées auparavant.
Les spécificités chez l'enfant
L'approche orthopédique est avant tout préventive, pour aider à bien grandir et éviter l'installation de déformations sévères. On privilégie :
- La kinésithérapie quotidienne.
- Le port de corsets ou d'attelles la nuit.
- Des interventions chirurgicales précoces pour corriger et maintenir le bon alignement des articulations.
Les spécificités chez l'adulte
La prise en charge vise plutôt à préserver les amplitudes articulaires et les mouvements qui sont possibles. On propose :
- Du travail musculaire adapté, comprenant les étirements et la mobilisation passive.
- Un travail quotidien d'auto-rééducation.
- Des attelles de positionnement.
- Si besoin, des gestes chirurgicaux de libération articulaire ou de stabilisation.

Les aides techniques : gagner en autonomie
En compensant les difficultés motrices, les aides techniques redonnent de l’autonomie pour les gestes, les déplacements, les interactions sociales... Ils peuvent être adaptés à chaque problématique, une béquille orthopédique ou un releveur de pieds peuvent être proposés aux malades ayant conservé la marche. Le fauteuil roulant électrique peut aussi être proposé et adapté quand la marche devient trop difficile ; les fauteuils multipositions permettent de soulager les points d’appui pour retrouver du confort et de s’adapter aux nécessités sociales (étendre les jambes, être à hauteur d’une personne pour lui parler, saisir un objet en hauteur…). Des supports de bras, des pinces de préhension, voire un bras robotisé peuvent compenser les difficultés des membres supérieurs. Pour qu’elle convienne, le choix d’une aide technique nécessite une évaluation précise des besoins avec l’ergothérapeute et des essais du matériel, chez le revendeur, des ajustements au début et quand la situation orthopédique change.
L'éclairage du kiné
« Faire des exercices soi-même, est-ce utile ?
Oui en complément, car cela permet d'être acteur de sa propre rééducation. Cependant, il est important que ces exercices soient coordonnés et montrés par le kinésithérapeute, pour qu'ils soient adaptés et réalisés correctement. Ils doivent venir en complément et non remplacer les séances avec le kiné. Pour ceux qui ne peuvent pas réaliser seuls les exercices, un aidant peut être impliqué après avoir été coaché par le kiné.
Et si je loupe une séance... ?
La continuité des soins est importante pour maintenir les acquis fonctionnels. Manquer une séance n’est pas grave si cela reste exceptionnel. Il est préférable de prévenir à l'avance son kiné si on doit annuler une séance, et de reporter celle-ci rapidement.
Mon enfant ne veut pas porter ses attelles : que puis-je faire ?
Tout d'abord, il faut essayer de comprendre pourquoi l'enfant refuse (douleur, gêne...). Le rassurer et l'impliquer, en personnalisant l'attelle par exemple. Rappeler l'importance des attelles et les bénéfices à long terme. Faire appel à l'équipe médicale du centre de référence si besoin pour trouver des solutions.
Et pendant les vacances ?
Il est important de préparer à l'avance la continuité des soins durant ces périodes, en lien avec le kiné et le centre de référence. L'idéal est de trouver un kiné sur place, et sinon, de maintenir les acquis grâce à l’auto-rééducation et au port des attelles, etc. Il est bon de profiter des vacances pour souffler un peu, tout en gardant à l’esprit qu’un arrêt total pendant plusieurs semaines doit être évité. »
Caroline Schmitt et Matthieu Lacombe, kinésithérapeutes conseil à l’AFM-Téléthon

Comment suivre et soigner ?
La prise en charge orthopédique repose sur des évaluations régulières de l'état orthopédique, réalisées par le médecin de médecine physique et de réadaptation (MPR) et le kinésithérapeute lors de la consultation pluridisciplinaire neuromusculaire.
Plusieurs bilans permettent d’évaluer précisément l’état orthopédique et d'ajuster au mieux la prise en charge orthopédique :